Wenn Sie überhaupt auf Diabetes-Nachrichten achten, haben Sie in den letzten Jahren sicherlich viel von den Begriffen "Künstliche Bauchspeicheldrüse", "Closed-Loop-System" oder "Bionische Bauchspeicheldrüse" gehört. Und wenn Sie selbst mit Diabetes leben, fragen Familie und Freunde möglicherweise sogar, ob Sie noch eines davon haben.
Diese futuristische Technologie wird jetzt offiziell als AID-System (Automated Insulin Delivery) bezeichnet und steht kurz davor, das Spiel für Menschen, deren Leben von Insulin abhängt, wirklich zu verändern.
Bisher hat die Food and Drug Administration (FDA) zwei frühe kommerzielle AID-Systeme zugelassen, das Medtronic MiniMed 670G und das Control-IQ von Tandem Diabetes Care. Andere Unternehmen arbeiten an Versionen, die möglicherweise bald verfügbar sind.
In der Zwischenzeit hat eine lebhafte DIY-Community für D-Patienten ihre eigenen hausgemachten Versionen entwickelt, die im ganzen Land weit verbreitet sind.
Was ist eine künstliche Bauchspeicheldrüse?
Obwohl künstliche Bauchspeicheldrüse (Artificial Pancreas, AP) wie ein einzelnes Gerät klingt, das Sie einfach an Ihren Körper anschließen würden, ist die Tatsache: Wir sind noch nicht da.
Forscher haben Jahrzehnte gebraucht, um verschiedene Diabetes-Geräte mithilfe einer Kombination aus Kabeln und drahtloser Technologie anzuschließen und ein System zu entwickeln, das die Funktionsweise einer gesunden Bauchspeicheldrüse nachahmt: Überwachung des Glukosespiegels und Abgabe von Insulin nach Bedarf.
Derzeit ist ein AP im Wesentlichen eine Insulinpumpe, die an einen kontinuierlichen Glukosemonitor (CGM) angeschlossen ist. Der Monitor wird über einen Empfänger (derzeit ein separates Handheld-Gerät, könnte aber in Zukunft eine mobile Smartphone-App sein) mithilfe ausgefeilter Softwarealgorithmen gesteuert, damit das Ganze funktioniert.
Die Idee ist, die Blutzuckerkontrolle (BG) so weit wie möglich zu automatisieren, damit der Träger nicht mehr den Blutzuckermesswert am Finger messen und dann anhand der Messwerte berechnen muss, wie viel Insulin dosiert oder reduziert werden soll. Einige Systeme können sogar die Insulinabgabe automatisch abschalten, basierend auf niedrigen Blutzuckerwerten, die vom CGM erfasst werden. Einige Systeme experimentieren damit, neben Insulin auch Glucagon in der Pumpe zu transportieren, um den Blutzucker bei Bedarf zu erhöhen.
Diese Systeme befinden sich an verschiedenen Punkten in der Entwicklung, von klinischen Studien über frühe kommerzielle Produkte bis hin zu solchen, die von technisch versierten Heimwerkern „gehackt“ werden, die nicht auf von der FDA zugelassene Produkte warten möchten. Es werden unglaubliche Fortschritte gemacht, und es scheinen neue Gruppen und Unternehmen aufzutauchen, um an diesem aufregenden Fortschritt in der Diabetes-Technologie zu arbeiten.
Produkte, die in aktuellen AP-Systemen enthalten sind:
- eine Insulinpumpe, die über eine „Infusionsstelle“ oder eine kleine Kanüle, die in die Haut eingeführt wird, einen kontinuierlichen Insulinfluss in den Körper ermöglicht
- Ein CGM, das über einen kleinen Sensor auf der Haut, der über eine von der Pumpe getrennte Kanüle verfügt, fortlaufend Blutzuckerwerte misst. Derzeit sind in den USA zwei traditionelle CGMs von Dexcom und Medtronic auf dem Markt, die im Rahmen der Gerätefunktionalität kontinuierlich hohe und niedrige Warnungen anbieten.
- eine Steuerung - entweder die Insulinpumpe selbst oder ein separater Empfänger; schließlich eine mobile Smartphone-App - dazu gehört auch der Bildschirm, auf dem Benutzer Glukosedaten sehen können
- Algorithmus-Software, das „Gehirn“ des Systems, das die Zahlen zusammenfasst, um vorherzusagen, wohin der Glukosespiegel geleitet wird, und der Pumpe dann mitteilt, was zu tun ist
- Glucagon, ein Hormon, das den Blutzucker schnell erhöht, wird hier als Gegenmittel gegen Hypoglykämie (niedriger Blutzucker) verwendet.
Was kostet eine künstliche Bauchspeicheldrüse?
Der volle Verkaufspreis für das Medtronic 670G-System liegt zwischen 7.000 und 8.000 US-Dollar. Bei Versicherungsschutz zahlen die meisten Patienten jedoch etwas mehr als 1.000 US-Dollar, um zunächst in das System einzusteigen, und müssen dann kontinuierlich für Pumpen- und CGM-Lieferungen bezahlen. Die jährlichen Kosten für den CGM-Sender betragen 699 US-Dollar, und die Sensoren kosten je nach Kaufmenge zwischen 50 und 75 US-Dollar. Medtronic bietet Patienten in Not finanzielle Unterstützung.
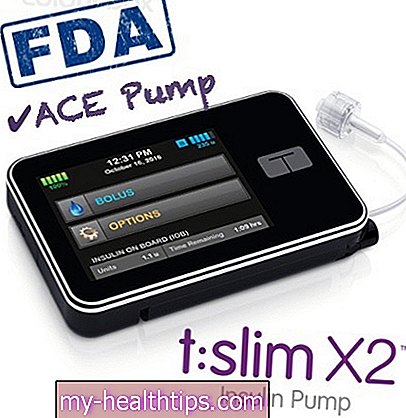
Das neuere Tandem Control-IQ-System wird als kostenloses Software-Update für Benutzer von t: slim X2-Pumpen in den USA angeboten, die die Pumpe vor dem 31. Dezember 2020 kaufen. Bestehende Benutzer können über den Tandem Device Updater auf das Upgrade zugreifen. die einfach mit einem Micro-USB-Kabel an einen Computer angeschlossen wird.
Außerhalb dieses kostenlosen Angebots betragen die Kosten für die Tandem t: slim X2-Pumpe mit Control-IQ 4.000 US-Dollar. Laut Tandem deckt die Krankenversicherung in der Regel 80 Prozent dieser Kosten ab.
Sie müssen jedoch weiterhin alle Dexcom G6 CGM-Verbrauchsmaterialien separat erwerben. Während der Versicherungsschutz variieren kann, beträgt der Verkaufspreis 237 USD für einen einzelnen G6-Sender, der drei Monate hält, und 349 USD für eine Box mit drei 10-Tage-Sensoren.
Einige neue AP-Systeme werden voraussichtlich Mitte bis Ende 2021 auf den Markt kommen. In den nächsten Jahren werden viele Optionen folgen.
Spezifische Preisschilder für neuere Systeme sind noch nicht verfügbar, sollten jedoch die Kosten für die derzeit verwendete Insulinpumpe und das CGM nicht überschreiten. Einige Unternehmen, insbesondere Bigfoot Biomedical, arbeiten sogar an einem "Paket" -Abonnementmodell, das dem Benutzer monatlich alle benötigten Verbrauchsmaterialien für eine monatliche Zahlung bietet.
Wer erfindet künstliche Bauchspeicheldrüsensysteme?
Es gibt keinen einzigen Erfinder zu danken, sondern eine ganze Reihe von Unternehmen, die an der Entwicklung eines marktreifen AP-Systems arbeiten. Dazu gehören in alphabetischer Reihenfolge:
Beta Bionics
Dr. Ed Damiano und sein Team wurden aus dem iLet Bionic Pancreas Project der Universität Boston geboren und arbeiten seit mehr als einem Jahrzehnt an Beta Bionics. Tierversuche fanden 2005 statt, Versuche am Menschen begannen 2008 und sie entwickeln sich bis heute weiter. 2016 gründete das Team „Go Bionic“ eine kommerzielle gemeinnützige Organisation, um ihr iLet-System zu entwickeln und auf den Markt zu bringen. Dieses Gerät mit zwei Kammern und einer ausgeklügelten Benutzeroberfläche enthält vorgefüllte Insulin- und Glucagon-Kartuschen, um das manuelle Befüllen durch den Benutzer zu vermeiden. Es wird erwartet, dass es bis 2022 veröffentlicht wird.
Bigfoot Biomedical
Bigfoot wurde Ende 2014 vom ehemaligen JDRF-CEO Jeffrey Brewer und einer Gruppe von D-Dads gegründet und stellte einige der bekanntesten AP-Unternehmer ein und erwarb das geistige Eigentum von dem inzwischen aufgelösten Insulinpumpenunternehmen Asante Solutions. Sie haben sich mit Abbott Diabetes Care zusammengetan, um ein FreeStyle Libre Flash-Überwachungssystem der nächsten Generation für ihr System zu verwenden. Bigfoot erwarb auch Timesulin, um neben der Pumpenversion eine Smartpen-Version seines automatisierten Insulinabgabesystems (AID) zu entwickeln. Das Unternehmen erhielt im November 2017 die beschleunigte „bahnbrechende Gerätebezeichnung“ der FDA und reichte Mitte 2020 seine Stiftversion „Bigfoot Unity“ bei der FDA ein. Die Ursprungsgeschichte können Sie hier lesen.
Diabeloop
Diabeloop ist ein europäisches Pumpenunternehmen und ein französisches Forschungskonsortium, das neue AP-Systeme in Großbritannien und Frankreich entwickelt und testet. In der ersten entwickelten Version wurde die Kaleido-Hybrid-Patch-Rohrpumpe verwendet. Seit der Einstellung dieses Geräts arbeitet Diabeloop jedoch an der Integration anderer Pumpentechnologien - beispielsweise des Roche Accu-Chek-Systems.
Dexcom
Die führende CGM-Sensortechnologie von Dexcom aus San Diego ist das Herzstück einer großen Mehrheit der in der Entwicklung befindlichen AP-Systeme, einschließlich einiger DIY-Systeme, die von Bürgerhackern zusammengeschustert werden. Um die weitere Entwicklung zu ermöglichen, hat Dexcom 2014 einen AP-Algorithmus in sein G4-Produkt integriert und Vereinbarungen zur Geräteintegration mit dem Insulinpumpenhersteller Insulet (Omnipod) unterzeichnet. Die neuesten G6- und zukünftigen G7-Modelle werden in Systemen mit geschlossenem Regelkreis mit Tandems t: slim X2, Insulets Omnipod 5 (ehemals Horizon) und mehr verwendet. Im Jahr 2018 erwarb das CGM-Unternehmen das Closed-Loop-Startup TypeZero Technologies mit dem Ziel, diese Algorithmen künftig als Option für D-Tech-Unternehmen anzubieten.
Dosissicherheit
Dose Safety ist ein in Seattle ansässiges Startup, das einen hoch entwickelten Controller für den Einsatz in AP-Systemen entwickelt.
Träumter Diabetes
DreaMed Diabetes ist ein in Israel ansässiges Startup, das 2014 als Spin-off des DREAM International Consortium gegründet wurde, um die AP-Technologie hinter seiner Glucositter-Software zu kommerzialisieren. Im Jahr 2015 unterzeichnete Medtronic eine Vereinbarung zur Verwendung von Glucositter in seiner zukünftigen Closed-Loop-Technologie. Es verwendet einen Algorithmus, der auf einer „Fuzzy-Logik“ -Theorie basiert. Hierbei handelt es sich um einen Lernalgorithmus, mit dem das Risiko von Hypo- / Hyperereignissen minimiert werden soll.
EoFlow
EoFlow ist ein südkoreanisches Unternehmen, das ein AID-System namens EoPancreas entwickelt. Hierbei wird die in Asien erhältliche Patchpumpe „EoPatch“ verwendet, die in einen CGM-Sensor von POCTech aus China integriert wird. Schließlich hofft das Unternehmen, weitere CGMs einzubauen. Es wird ein gesperrter Android-Controller im Telefonstil verwendet, der dem Controller der neuesten Version der schlauchlosen Omnipod-Insulinpumpe ähnelt. Der Steueralgorithmus wird zuvor von TypeZero Technologies lizenziert. EoFlow erhielt im März 2019 die „bahnbrechende Gerätebezeichnung“ der FDA.
Insulet Corp.
Insulet Corp. ist ein in Boston ansässiger Hersteller der schlauchlosen Omnipod-Insulinpumpe. Das Unternehmen kündigte 2014 die Integration mit dem Dexcom CGM an und schloss später einen Vertrag mit der AP-Softwarefirma Mode AGC (Automated Glucose Control LLC) ab, um deren fortschrittlichen AP-Algorithmus zu entwickeln und in das System zu integrieren. Es entwickelt den Omnipod 5 (früher als Omnipod Horizon bekannt) und wird voraussichtlich Mitte 2021 erwartet.
Lilly Diabetes
Lilly Diabetes, ein in Indianapolis ansässiger Pharmakonzern-Insulinhersteller, hat an einem eigenen AID-System gearbeitet. Das Unternehmen hatte gemeinsam ein eigenes Pumpenfördersystem entwickelt, aber im Jahr 2020 wurde dieses Projekt abgeschafft, um stattdessen die in Europa hergestellte YpsoPump in den USA zu vermarkten. Abgesehen von der Pumpen-AID-Cersion entwickelt Lilly ein angeschlossenes Insulin-Pen-System. Das Unternehmen arbeitet auf der CGM-Seite mit Dexcom zusammen.
Medtronic Diabetes
Medtronic Diabetes ist der Marktführer für Insulinpumpen und das einzige Unternehmen, das sowohl eine Pumpe als auch ein CGM-Gerät herstellt. Das Combo-System mit glukosearmer Suspension (530G) wurde 2014 eingeführt. Es ist das erste Produkt, das durch eine neue FDA-Kennzeichnung zugelassen wurde, um den regulatorischen Weg für diese Geräte zu ebnen. Medtronic unterzeichnete 2015 auch eine exklusive Vereinbarung zur Verwendung der AP-Software Glucositter in seinen zukünftigen Systemen.
Am 28. September 2016 war das MiniMed 670G „Hybrid Closed Loop“ -System von Medtronic das erste von der FDA zugelassene System, das Insulin basierend auf CGM-Messwerten automatisch dosierte. Es ist daher der erste „frühe AP“ auf dem Markt. Mit dem CGM-Sensor der vierten Generation des Unternehmens namens Guardian 3 wird das Basalinsulin (Hintergrundinsulin) automatisch angepasst, um den Benutzer so nahe wie möglich an 120 mg / dl zu halten und so den niedrigen und hohen Blutzucker zu begrenzen. Im Jahr 2018 erteilte die FDA eine Zulassung für die pädiatrische Indikation zur Anwendung bei Kindern ab 7 Jahren.
Das in der Pipeline befindliche System der nächsten Generation ist der 780G, ein „Advanced Hybrid Closed Loop“, der vollautomatischer und personalisierter mit automatischem Bolus und einem niedrigeren Ziel von 100 mg / dl sein wird. Es wird auch an den Zeus CGM-Sensor der nächsten Generation angeschlossen.
Pancreum
Pancreum ist ein visionäres Startup, das von einem ehemaligen Insulet-Ingenieur gegründet wurde. Ziel ist es, ein dreiteiliges modulares Design zu erstellen, um das AP-System flexibler und nützlicher für Patienten zu machen.
Tandem-Diabetes-Pflege
Tandem Diabetes Care, Hersteller der innovativen t: slim-Insulinpumpe, brachte im Dezember 2019 das zweite von der FDA zugelassene Closed-Loop-System Control-IQ auf den Markt. Dies ist das fortschrittlichste kommerzielle Closed-Loop-System auf dem Markt, das sprunghafte Medtronic Der erste auf dem Markt erhältliche MiniMed 670G Hybrid Closed Loop von Diabetes passt nur die Hintergrundbasalraten an, unterstützt jedoch keine automatischen Lebensmittel- oder Korrekturbolusse. Es ist bislang auch das einzige Dexcom CGM-kompatible System, da das Medtronic-System ausschließlich mit dem firmeneigenen kontinuierlichen Sensor arbeitet. Das erste Feedback der Benutzer war sehr positiv.
TypeZero Technologies
TypeZero Technologies begann als Startup in Charlottesville, Virginia, das aus jahrelanger Forschung und Entwicklung eines AP-Systems an der University of Virginia (UVA) hervorgegangen war. Die Arbeit konzentrierte sich auf die Kommerzialisierung dessen, was die UVA ursprünglich als DiAs (Diabetes Assistant-Systeme) bezeichnete, und konzentrierte sich zunächst auf die Integration in die Tandem-Diabetes-Closed-Loop-Technologie. Im Jahr 2018 erwarb der CGM-Hersteller Dexcom TypeZero Technologies mit dem Ziel, diese Algorithmen an andere Anbieter zu lizenzieren, die diese AP-Systeme entwickeln.
Künstliche Bauchspeicheldrüse Lingo
Hier einige der wichtigsten Begriffe:
Algorithmen. Ein Algorithmus ist eine Reihe von schrittweisen mathematischen Anweisungen, die ein wiederkehrendes Problem lösen. In der AP-Welt gibt es eine Reihe unterschiedlicher Ansätze, was schade ist, da die Standardisierung der Protokolle und Berichtsmetriken sowohl für Ärzte (zur Auswertung von Daten) als auch für Patienten (für den Zugang zu Systemen, die eine Auswahl bieten) von großem Vorteil wäre austauschbarer Komponenten).
Geschlossener Regelkreis. Ein automatisches Steuersystem, bei dem ein Vorgang, ein Prozess oder ein Mechanismus durch Rückmeldung geregelt wird. In der Diabetes-Welt ist ein Closed-Loop-System im Wesentlichen ein AP, bei dem die Insulinabgabe durch Rückmeldung eines auf CGM-Daten basierenden Algorithmus reguliert wird.
Doppelhormon. Dies ist ein AP-System, das sowohl Insulin als auch Glucagon enthält.
Benutzeroberfläche. Ein Technologiebegriff, der sich auf alles bezieht, was in einem Gerät entwickelt wurde, mit dem ein Mensch interagieren kann, wie z. B. Bildschirm, Farben, Schaltflächen, Lichter, Symbolzeichen, Hilfemeldungen usw. Forscher haben erkannt, dass eine schlecht gestaltete Benutzeroberfläche dies könnte verhindern, dass Patienten ein AP-System verwenden. Daher wird derzeit viel Aufwand in das Design der Benutzeroberfläche gesteckt.
Low-Glucose Suspend (LGS) oder Threshold Suspend. Mit dieser Funktion kann ein AP-System die Insulinabgabe automatisch abschalten, falls eine niedrige Blutzuckerschwelle erreicht wird. Diese Funktion ist der Schlüssel zur Erstellung eines AP, mit dem der Glukosespiegel wirklich gesteuert werden kann.
Künstliche Pankreas-Systeme zum Selbermachen

Viele in der D-Community wenden sich an DIY-Technologie, um ihre eigenen Tools für den Datenaustausch und die sogenannte AID zu entwickeln. Diese technisch versierte Bewegung ist rein Open Source, was bedeutet, dass die Community die Tools ständig gemeinsam entwickelt, indem sie sich auf Facebook und auf der Entwicklerseite GitHub versammelt. Die Technologie kann nach Bedarf überarbeitet werden, basierend auf der Arbeit anderer und der Funktionsweise der Apps in der realen Welt.
Einige Begriffe zu wissen:
#WeAreNotWaiting: Dieser Hashtag ist zu einem Sammelruf unter Bürgerhackern geworden, die Innovationen für Medizinprodukte vorantreiben, ohne darauf zu warten, dass Ärzte, Pharma oder die FDA ihnen den Startschuss geben. Diese Basisinitiative hat einen großen Einfluss auf die Beschleunigung der Innovation, einschließlich der AP-Entwicklung.
#OpenAPS: Dieses DIY-AP-System wurde von den Bürgerhackern Dana Lewis und Scott Leibrand erstellt.Ihre unglaubliche Arbeit hat eine Bewegung hervorgebracht, da immer mehr geduldige Unternehmer beginnen, dieses System zu nutzen und zu wiederholen. Die FDA hat OpenAPS anerkannt und setzt sich immer noch mit der Frage auseinander, wie sie reagieren soll.
#AndroidAPS: Im Großen und Ganzen das gleiche wie das oben erwähnte OpenAPS, jedoch mit Sitz in Europa, wobei die Technologie auf Android-Smartphone-Geräten ausgeführt wird.
Looping: Manchmal als allgemeiner Begriff für Personen verwendet, die ein Open-Source-Closed-Loop-System verwenden. Looping bezieht sich auch speziell auf die Loop-Systeme. Dies sind Apps, die mit einer Insulinpumpe, einem RileyLink-Gerät (unten) und einem iPhone funktionieren. Lesen Sie diese Übersicht dieser Systeme.
RileyLink: Ein kleines Gerät, das als „Gehirn“ für Loop-Systeme dient. Es verbindet ein iPhone mit einem Dexcom CGM und einer Insulinpumpe, um die Looping-Systeme zu erstellen. Es wurde von D-Dad Pete Schwamb entwickelt und nach seiner Tochter Riley benannt, die mit Typ-1-Diabetes lebt. Die offizielle Website für weitere Informationen und Bestellungen ist GetRileyLink.org.
LoopDocs: Dies ist eine unglaublich umfassende Online-Anleitung zu Looping, die von D-Mom Katie DiSimone erstellt wurde, die diese DIY-Technologie verwendet und sich über die neuesten Entwicklungen auf dem Laufenden hält. Diese Ressource bietet auch eine Reihe anderer Informationen, darunter Facebook-Gruppen und andere Online-Tools, um mehr zu erfahren und sich zu engagieren.
Tidepool Loop: 2018 gab das gemeinnützige Startup-Unternehmen Tidepool für die Diabetes-Datenplattform bekannt, dass es Mittel erhalten hat, um mit der Arbeit an einer „offiziellen“ Version von Loop zu beginnen, die mit der Omnipod-Insulinpumpe gekoppelt wird. Dadurch wird die DIY-Community-Version in ein Produkt integriert, das von der FDA im Rahmen des offiziellen Regulierungsverfahrens auf kommerzielle Verfügbarkeit überprüft werden kann. Die Organisation hofft, Ende 2020 oder Anfang 2021 einen Antrag stellen zu können, und die Gemeinde ist sehr gespannt darauf, dass dieser zustande kommt.
Sind künstliche Bauchspeicheldrüsensysteme sicher?
Untersuchungen zeigen, dass APs im Allgemeinen sicher und effektiv sind. Wie alle Med-Tech-Geräte sind diese Systeme jedoch nicht perfekt. Außerhalb des Bereichs liegende Blutzucker können immer noch auftreten, daher müssen Benutzer mit Vorsicht vorgehen. Dies gilt insbesondere für Systeme, die nicht von der FDA reguliert sind, da sich die Algorithmen häufig noch im Aufbau befinden.
In der Diabetes Online Community auf Blogs, Twitter, Facebook und Instagram gibt es unzählige Beispiele dafür, wie Menschen diese Diabetes-Technologie erfolgreich einsetzen und ihre Erfahrungen austauschen.
Zwei frühe Studien, die im Januar 2016 begonnen haben, haben den Weg für die FDA-Zulassung eines kommerziellen Produkts geebnet, indem sie die Sicherheit und Wirksamkeit eines AP-Systems über einen längeren Zeitraum (6 Monate bis ein Jahr) in der natürlichen Umgebung des Patienten nachgewiesen haben. ”
Weitere wichtige Informationen zu künstlichen Bauchspeicheldrüsensystemen
Hier sind einige wichtige Fakten zur AP-Entwicklung.
FDA und JDRF treiben den AP-Fortschritt voran
Tatsächlich treiben sie dies seit über einem ganzen Jahrzehnt voran. Hier ist eine Zeitleiste:
Weg zum AP: Bereits 2006 gründete JDRF das Artificial Pancreas Project Consortium (APPC), eine mehrjährige, millionenschwere Initiative zur Beschleunigung der AP-Entwicklung. Dies erhielt einen großen Schub, als die FDA im selben Jahr die AP-Technologie als eine ihrer „Critical Path“ -Initiativen bezeichnete, um Innovationen in wissenschaftlichen Prozessen voranzutreiben.
Leitlinien: Im März 2011 schlug JDRF der FDA vor, Leitlinien herauszugeben, um die Entwicklung weiter zu beschleunigen. JDRF arbeitete mit klinischen Experten zusammen, um die ersten Empfehlungen zu erarbeiten, die im Dezember 2011 veröffentlicht wurden.
Erste klinische Studie: Im März 2012 gab die FDA grünes Licht für die allererste ambulante klinische Studie eines AP-Systems.
Landmark-Zulassung: Ein Meilenstein war im September 2016, als die FDA das Medtronic MiniMed 670G genehmigte, ein „Hybrid Closed Loop“ -System, das das Basalinsulin automatisch anpasst und eine gewisse Hypo- und Hyperglykämie vorhersagen kann. Dieses Gerät schließt die Schleife teilweise, ist jedoch kein vollständiger AP, der alles für den Benutzer erledigt. Dies war das Ergebnis von mehr als einem Jahrzehnt Arbeit in den Bereichen Anwaltschaft, Politik, Forschung und Produktentwicklung. Diese behördliche Genehmigung wird voraussichtlich den Weg für andere Systeme mit geschlossenem Regelkreis ebnen.
Fast-Tracked-Bezeichnungen: Im Frühjahr 2019 erteilte die FDA vier verschiedenen Closed-Loop-Technologien von Medtronic, Bigfoot Biomedical und EoFlow ihre „bahnbrechenden Gerätebezeichnungen“. Diese Bezeichnung soll dazu beitragen, den behördlichen Überprüfungsprozess innovativer Geräte zu beschleunigen, die die Agentur für würdig hält.
AP klinische Studien gibt es zuhauf
Nach heutigem Stand gibt es im ganzen Land und auf der ganzen Welt mehrere hundert Standorte, an denen klinische AP-Studien durchgeführt werden, viele davon in „ambulanten“ Einrichtungen. Dies bedeutet, dass die Studienteilnehmer nicht auf ein Krankenhaus oder eine Klinik beschränkt sind. Sie können viele der aktuellen Studien online unter ClinicalTrials.gov einsehen.
Es gibt kein "nicht-invasives"
Viele Menschen, die mit Diabetes nicht vertraut sind, sind überrascht zu hören, dass all diese Geräte immer noch unsere Haut durchbohren, weil sie immer wieder von der bahnbrechenden „nicht-invasiven“ Diabetes-Technologie hören.
Zwar kam in den letzten Jahren inhalierbares Insulin auf den Markt (MannKinds Afrezza), doch war Insulin nur zu den Mahlzeiten für die Verwendung in einem AP-System bisher nicht ausreichend. Gegenwärtige AP-Systeme verwenden eine Pumpe, die Insulin durch eine kleine "subkutane" (unter der Haut) Kanüle fördert.
Es ist auch seit vielen Jahrzehnten ein Traum, einen Weg zu finden, um Glukose zu messen, ohne die Haut zu stechen, aber wir sind auch noch nicht da. Bisher waren Versuche, den Blutzucker durch die Haut selbst, durch Schweiß und sogar durch die Augen zu messen, nicht erfolgreich.
Laufende Berichterstattung über den Fortschritt der künstlichen Bauchspeicheldrüse
Wir bei DiabetesMine beschäftigen sich schon seit langem mit der AP-Entwicklung. Hier eine Auswahl einiger unserer Artikel im Laufe der Jahre:
- Produktbewertung: Tandem-Diabetes-Kontrolle - IQ (Februar 2020)
- Tandem-Diabetes-Kontroll-IQ-Tool erhält FDA-Zulassung! (Dezember 2019)
- Diabetes Technology Review: Neue Omnipod-Schleife zum Selbermachen (Mai 2019)
- Eine Leiterin der künstlichen Bauchspeicheldrüse über ihr Leben und ihre Karriere mit Typ-1-Diabetes (April 2019)
- EoPancreas: Ein neues Patch-Pump-Closed-Loop-System (März 2019)
- Diabeloop „Künstliche Bauchspeicheldrüse“ in Europa zugelassen (November 2018)
- Tidepool zum Erstellen einer offiziellen App für künstliche Bauchspeicheldrüsenschleifen! (Oktober 2018)
- Wie Do-It-Yourself-Diabetes-Looping funktioniert (April 2018)
- RileyLink: Homegrown Diabetes Closed Loop-Technologie (Januar 2017)
- FDA genehmigt erste vorartifizielle Bauchspeicheldrüse im Medtronic MiniMed 670G (September 2016)
- Lernen Sie Beta Bionics kennen: Neue Geschäftsstruktur für iLet Bionic Pancreas (April 2016)
- "Meine Zeit mit iLet Bionic Pancreas" - Erste Versuche am Menschen! (März 2016)
- #WeAreNotWaiting Update - Slideset vom DiabetesMine Innovation Summit 2015 (November 2015)
- TypeZero Tech: Mehr Hoffnungen auf eine Kommerzialisierung mit geschlossenem Regelkreis (Juni 2015)
- Lernen Sie die Bigfoot-Familie und ihr hausgemachtes Closed-Loop-System kennen (März 2015)
- Mit diesem Ring schließe ich die Schleife - und #OpenAPS (März 2015)
- Leben auf einer hausgemachten künstlichen Bauchspeicheldrüse (Dezember 2015)
.jpg)

.jpg)