Alle kontinuierlichen Glukosemonitore (CGMs) werden möglicherweise bald von Medicare abgedeckt, wenn eine neue vorgeschlagene Bundesregel genehmigt wird und in Kraft tritt. Dies bedeutet, dass Menschen mit Diabetes, die von Medicare abgedeckt werden, mehr Auswahl bei der Art der Diabetes-Technologie haben, die sie verwenden können.
Die Zentren für Medicare- und Medicaid-Dienste (CMS) kündigten die vorgeschlagene Regeländerung am 27. Oktober 2020 an und sie wurde in der folgenden Woche im Bundesregister veröffentlicht. Wenn es in die Politik aufgenommen wird, wird es frühestens im April 2021 wirksam.
Öffentliche Kommentare werden jetzt akzeptiert, und sobald diese Kommentierungsfrist abgelaufen ist, wird die Bundesbehörde darauf hinarbeiten, die genaue Sprache der Regel zu finalisieren und zu veröffentlichen, bevor sie in Kraft tritt.
Dies ist ein wichtiger Punkt, da ein Drittel der Medicare-Begünstigten mit Diabetes lebt und mehr auf die CGM-Technologie als Mittel zur Bewältigung ihres Zustands angewiesen sind.
Da Zugang und Erschwinglichkeit oft die größte Hürde sind, um bessere Gesundheitsergebnisse zu erzielen, ist die Medicare-Deckung ein wichtiges Thema - insbesondere, da Medicare eine Vorreiterrolle bei den Richtlinien spielt, die von privaten Krankenversicherern übernommen werden.
Die Typ-1-Diabetes-Interessenvertretung JDRF lobte diesen Schritt. Es ist eine Richtlinienänderung, auf die die Organisation seit Jahren drängt.
"Die CGM-Technologie hat und wird sich weiterentwickeln und weiterentwickeln, und es ist wichtig, dass die Vorschriften flexibel bleiben, um diesen zukünftigen Fortschritten gerecht zu werden", sagte Dr. Aaron Kowalski, CEO von JDRF, der bei T1D lebt und ein langjähriger CGM-Benutzer ist selbst. "Wenn Sie die Medicare-Abdeckung auf diese Weise erweitern, können Sie die Zukunft dieser wichtigen Technologie für Menschen mit T1D besser berücksichtigen."
Der Weg von Medicare zur Abdeckung von CGMs
Bis Anfang 2017 deckte CMS die Verwendung von CGM nicht ab, da die Agentur dies als „Vorsichtsmaßnahme“ ansah. Dies bedeutet, dass CGMs als ergänzender Gerätetyp eingestuft wurden, der als medizinisch nicht notwendig angesehen wurde. CGM fiel auch nicht unter die Kategorie "langlebige medizinische Geräte", die andere Diabetes-Geräte und -Zubehör abdeckt, weshalb es nicht für die Medicare-Deckung in Frage kam.
Diese langjährige Politik änderte sich, als die Behörde zuließ, dass bestimmte CGMs abgedeckt wurden, wenn sie als „therapeutisch“ eingestuft wurden - oder von der Food and Drug Administration (FDA) als genau genug für die Verwendung bei Behandlungs- und Dosierungsentscheidungen genehmigt wurden, ohne dass dies von den Patienten verlangt wurde Machen Sie zur Bestätigung einen Fingerstick-Glukosetest. Dies wurde als "nicht ergänzende" Bezeichnung bezeichnet.
Ein Jahr später, im Jahr 2018, begann Medicare, auch die Verwendung von Smartphones mit CGMs abzudecken - etwas, das in seiner vorherigen Richtlinienänderung nicht berücksichtigt wurde, aber Medicare-Begünstigten den Zugriff auf die neuesten CGM-Geräte mit Smartphone-Konnektivität als Teil ihrer Kernfunktion verwehrte.
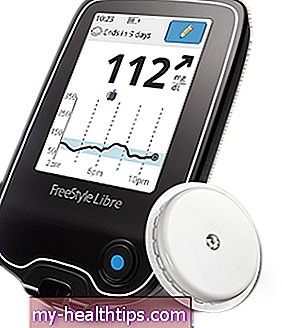
Bisher werden alle auf dem Markt befindlichen CGM-Geräte mit Ausnahme der Geräte von Medtronic Diabetes von Medicare abgedeckt. Dazu gehören die Modelle Dexcom G5 und G6, Abbott FreeStyle Libre 1 und 2 sowie das implantierbare Eversense CGM von Senseonics.
Der Medtronic Guardian 3-Sensor, der als eigenständiges CGM und auch in Verbindung mit dem Minimed 670G Hybrid Closed Loop-System verwendet wird, wurde jedoch als nicht genau genug angesehen, um für die Insulindosierung und -behandlung verwendet zu werden. Dies bedeutet, dass sie sich nicht für das begehrte „nicht zusätzliche“ Etikett qualifiziert haben, das Medicare zur Genehmigung der Deckung benötigt.
Die neue vorgeschlagene Regel würde, falls sie in Kraft tritt, die Richtlinie von 2017 ersetzen. In der Praxis würde die einzige größere Änderung jetzt darin bestehen, das Medtronic-CGM abzudecken, das einzige CGM, das zuvor nicht die Bezeichnung „nicht-Zusatz“ erhalten hat, die alle Wettbewerber bereits haben.
Warum die Änderung jetzt?
CMS gibt zu, dass es wirklich nur das umfasst, was in der realen Welt vor sich geht. Tatsache ist, dass Patienten tatsächlich den Medtronic Guardian 3-Sensor verwenden, um Behandlungsentscheidungen zu treffen.
In dem Regelvorschlag weist CMS ausdrücklich darauf hin, dass mehrere Gerichte der ständigen Politik der Bundesbehörde widersprochen haben, wonach das derzeitige CGM von Medtronic nicht für medizinische Zwecke verwendet wird.
"Die Begünstigten verwenden weiterhin zusätzliche oder nicht therapeutische CGMs, um ihren Diabetes zu behandeln, und Ansprüche, die für dieses Gerät und die dazugehörigen Lieferungen und Zubehörteile eingereicht wurden, werden abgelehnt", heißt es im CMS-Vorschlag. "Wir glauben, dass die Klassifizierung von CGMs im Allgemeinen ein wichtiges Thema ist, das erneut angegangen werden muss ... bei der Regelsetzung."
Unabhängig von der Ansicht der FDA, ob für ein Produkt eine Kalibrierung mit einem Fingerstick-Test erforderlich ist, sieht CMS die Fähigkeit der Technologie, Patienten auf gefährliche hohe oder niedrige Glukosespiegel aufmerksam zu machen, als kritisch an - insbesondere während der Schlafstunden, wenn Patienten im Allgemeinen keinen Fingerstick-Test durchführen können.
Als solche würden sowohl zusätzliche als auch nicht zusätzliche CGMs als dauerhafte medizinische Geräte betrachtet und somit von Medicare abgedeckt.
Medtronic lobte diesen neuen Richtlinienvorschlag in einer Erklärung.
"Wir sind der festen Überzeugung, dass dieser Vorschlag die Patienten an die erste Stelle setzt und sie in die Lage versetzt, die Therapien auszuwählen, die ihren Diabetes-Management-Anforderungen am besten entsprechen", erklärte Sean Salmon, Leiter von Medtronic Diabetes. "Wichtig ist, dass die vorgeschlagene Regel im Falle einer endgültigen Festlegung die Kontinuität der Therapie für Personen mit bestimmten Medtronic-Insulinpumpensystemen ermöglichen könnte, die auf Medicare umsteigen - einschließlich Medtronic-Hybrid-Closed-Loop-Systemen, die die Insulinabgabe basierend auf den Messwerten des integrierten CGM automatisch anpassen."
Was Medicare-Mitglieder bezahlen würden
Während Medicare künftig die Abdeckung aller von der FDA zugelassenen CGM ermöglichen würde, würde die Preisgestaltung für Medicare-Mitglieder basierend auf der zusätzlichen / nicht zusätzlichen Kategorisierung angepasst.
Drei Zahlungskategorien für CGM werden vorgeschlagen:
- Dexcom- und Eversense XL-CGMs mit ihrer nicht-zusätzlichen Statusgenehmigung (ohne Fingerstick) wären mit 222,77 USD für den Dexcom G6 und 259,20 USD für die Eversense CGM-Lieferungen pro Monat am teuersten.
- Medtronic CGM (für das noch Fingerstick-Bestätigungen erforderlich sind) würde 198,77 USD pro Monat für Lieferungen kosten, wodurch die erforderlichen Teststreifen berücksichtigt und die Kosten für diese Streifen von den für CGM-Lieferungen erstatteten Kosten abgezogen werden.
- Der FreeStyle Libre 1 und der Libre 2 gelten als „Flash Glucose Monitors“ (FGM), die keine Echtzeit-Glukosewerte anzeigen und einen Sensorscan erfordern, um ein tatsächliches Glukoseergebnis zu erhalten: 46,86 USD für Libre 2-Sensoren und -Batterien 52,01 USD pro Monat für die Libre 1-Lieferungen.
Dieser neue Preisplan unterliegt noch der Zustimmung des Kongresses im Bundeshaushalt für 2021, und die genauen Beträge können je nach den von den Anbietern des Medicare-Plans festgelegten Einzelheiten variieren. Wie immer ist es wichtig, die Details Ihres eigenen Versicherungsplans dreimal zu überprüfen.
Zweifellos wird das größte Problem für CGM-Benutzer bei Medicare die Anzahl der CGM-Sensoren sein, die jeden Monat zugeteilt werden, da dies in der Vergangenheit ein großes Problem war und die Menschen Schwierigkeiten hatten, die volle Menge zu erhalten, die sie benötigen.
Laut Behörden ist jede Ausweitung der Medicare-Deckung für CGM jedoch ein positiver Schritt nach vorne. Es sendet unter anderem ein Signal, dass neue Technologien willkommen sind.
"Mit den in dieser vorgeschlagenen Regel beschriebenen Richtlinien haben Innovatoren einen viel vorhersehbareren Weg, um die Arten von Produkten zu verstehen, für die Medicare bezahlen wird", sagte CMS-Administrator Seema Verma in einer Erklärung.
"Für Hersteller bedeutet die Markteinführung eines neuen Produkts, dass sie sofort einen Medicare-Zahlungsbetrag und einen Rechnungscode erhalten können, was den Medicare-Empfängern einen schnelleren Zugang zu den neuesten technologischen Fortschritten und den modernsten verfügbaren Geräten ermöglicht."