Wenn Sie neu in Diabetes sind oder versuchen, sich für einen geliebten Menschen zu interessieren, hören Sie sicherlich häufig den Begriff "Blutzuckermanagement". Was bedeutet das? Nun, es ist sozusagen das Herzstück der Diabetes-Kontrolle.
Wir sind stolz darauf, diesen „BG Management Primer“ darüber zu präsentieren, wie unser Blutzuckerspiegel steigt und sinkt und was wir dagegen tun können. Betrachten Sie dies als eine großartige Einführung für Neulinge und als Auffrischung für den Rest von uns.
Für die Veteranen des Lebens mit Diabetes: Bitte fügen Sie Ihre Eingabe auf unserer Facebook-Seite hinzu. Teilen wir unsere kollektive Weisheit zum Wohle der Allgemeinheit!
Was ist mit "Blutzucker", auch bekannt als Blutzucker, los?
Die Essenz von Diabetes ist die Tatsache, dass zu viel Zucker durch unseren Blutkreislauf fließt und unser Körper nicht in der Lage ist, ihn so zu regulieren, wie es der Körper eines gesunden Menschen tut. Bei Typ-1-Diabetes (einer Autoimmunerkrankung) tötet der Körper tatsächlich die Pankreaszellen ab, die Insulin produzieren. Es gibt also überhaupt kein natürliches Insulin - daher müssen wir es injizieren (oder einatmen).
Bei Typ-2-Diabetes ist der Körper gegen das vorhandene Insulin „resistent“ geworden, was durch Änderungen des Lebensstils und orale Medikamente ausgeglichen werden kann. In vielen T2-Fällen wird die Resistenz jedoch nach etwa einem Jahrzehnt so stark, dass diese Methoden nicht mehr funktionieren und Insulininjektionen erforderlich sind.
Einige Leute haben Diabetes (egal welcher Art) mit einem Auto mit Schaltgetriebe verglichen. Unsere Bauchspeicheldrüsen regulieren die Glukose in unserem Blut nicht automatisch. Vielmehr müssen wir es manuell tun, durch Medikamente, Ernährung und Bewegung.
Tatsächlich dreht sich bei der Regulierung des Glukosespiegels in unserem Blut alles um das Gleichgewicht dieser drei Dinge: die körperliche Aktivität, die Medikamente, die wir einnehmen, und die Nahrung, die wir zu uns nehmen (insbesondere Kohlenhydrate).

Essen erhöht Ihren Blutzuckerspiegel, während körperliche Aktivität und Medikamente ihn im Allgemeinen senken lassen. Der Trick besteht darin, dies nicht zu übertreiben, um zu verhindern, dass der Blutzuckerspiegel steigt oder sinkt.
Insbesondere bei Typ-1-Diabetes (Personen, die Insulin einnehmen) ist es besonders schwierig, dass sich diese Faktoren überschneiden und gegenseitig verwirren können. Wenn Sie beispielsweise zu Beginn des Trainings eine Insulindosis „an Bord“ haben, wird die Wirkung dieses Medikaments turbogeladen und es tritt sehr wahrscheinlich eine Hypoglykämie auf (gefährlicher niedriger Blutzucker, der Sie ohnmächtig machen kann oder einen Anfall verursachen). Oder wenn Sie eine sehr fettreiche Mahlzeit zu sich nehmen, verlangsamt dies die Kohlenhydrataufnahme, sodass das von Ihnen eingenommene Insulin möglicherweise zu früh eintritt und Sie zu niedrig werden, bevor Sie später zu hoch werden. Pfui!
Lassen Sie sich auch bei Typ-2-Diabetes (Nicht-Insulin-Therapie) von niemandem sagen, dass es einfach ist, diese Faktoren auszugleichen, wenn Sie nur die Anweisungen des Arztes befolgen. Ganz im Gegenteil: Da der Blutzuckerspiegel auch durch alle möglichen Variablen wie Stress, Schlafmangel, Menstruation und andere Wechselwirkungen mit anderen Medikamenten beeinflusst werden kann, ist es sehr leicht, Fehler zu machen!
Kurz gesagt, das BG-Management erfordert einen lebenslangen Ansatz zur Fehlerbehebung. Es gibt keinen „schlechten“ oder „guten“ Diabetes. Wir alle müssen unseren Blutzucker regelmäßig verwalten, um die körperlichen Schäden zu vermeiden, die Diabetes anrichten kann.
Was ist der ideale Bereich für Blutzucker?
Die American Diabetes Association (ADA) legt Ziele für „nicht schwangere Erwachsene mit Diabetes“ zwischen 70 und 130 mg / dl fest (oder 4,4 bis 7,2 mmol / l für unsere europäischen Freunde, die ein anderes Messsystem verwenden).
Das heißt, Sie sollten nicht unter 70 mg / dl tauchen, um einen gefährlich niedrigen Blutzucker zu vermeiden, und im Idealfall auch nach den Mahlzeiten nicht über 180 mg / dl nachfüllen. Letzteres ist viel schwieriger als es sich anhört, da Kohlenhydrate (die im Blutkreislauf zu Zucker werden) Ihren Blutzucker unmittelbar nach dem Essen leicht in die Höhe schnellen lassen können.
Die Sache mit den Blutzuckerspiegeln, insbesondere für Leute, die Insulin einnehmen, ist, dass sie sehr kontextabhängig sind, basierend auf all den Faktoren, die Ihre Glukose auf und ab bringen (siehe unten). Wenn Sie im Begriff sind, schwere Übungen zu machen, ist ein leicht erhöhter Glukosespiegel wahrscheinlich eine gute Idee, um zu verhindern, dass Sie zu niedrig werden. Wenn Sie sich im Begriff sind, sich eine Geburtstagstorte zu gönnen, ist es möglicherweise nicht schlecht, wenn Sie ein bisschen zur Neige gehen.
Was verursacht hohen Blutzucker?
Die Hauptursache für einen hohen Blutzucker sind hauptsächlich Lebensmittel, insbesondere Kohlenhydrate. Dies sind die Zucker und Stärken, die in Getreide, Obst, Milchprodukten und etwas Gemüse enthalten sind. Es enthält auch alle zuckerhaltigen Lebensmittel wie Süßigkeiten, frisches Obst und Zucker selbst sowie alle Arten von stärkehaltigen Lebensmitteln (Brot, Nudeln, Kartoffeln, Reis), die in Ihrem Körper zu Glukose zerfallen.
Menschen mit Diabetes müssen sich unbedingt des Kohlenhydratgehalts ihrer Lebensmittel bewusst sein, da die Begrenzung der Kohlenhydrate ein wichtiges Instrument zur Regulierung des Blutzuckerspiegels ist.
Eine Vielzahl anderer Faktoren kann ebenfalls zu einem Anstieg Ihres Blutzuckerspiegels führen, darunter Krankheit, Infektion, Stress, Schlafmangel und Menstruation. Grundsätzlich erhöht alles, was Ihren Körper belastet, wahrscheinlich Ihre Insulinresistenz, was bedeutet, dass selbst injiziertes Insulin weniger effektiv als gewöhnlich ist und Sie möglicherweise mehr benötigen, um Ihren Blutzuckerspiegel zu senken.
Was verursacht einen niedrigen Blutzucker?
Ein niedriger Blutzucker wird hauptsächlich durch Bewegung und Medikamente, insbesondere Insulin, verursacht.
Das heißt, körperliche Aktivität fast jeder Art, die Ihr Herz ein wenig schneller schlagen lässt, führt auch dazu, dass Ihre Muskeln mehr Glukose verbrauchen, was Ihren Blutzuckerspiegel senkt. Außerdem wirken alle Medikamente zur Senkung des Blutzuckerspiegels in Ihrem Körper effektiver. Dies kann eine gute Sache sein, kann aber auch gefährlich sein; Wenn Sie zu Beginn des Trainings zu viel Insulin „an Bord“ haben, können Sie sehr gut „abstürzen“ und eine hypoglykämische Episode haben.
Experten warnen Sie davor, anstrengende Übungen zu beginnen, wenn Ihr Blutzucker bereits zu hoch ist - über 250 mg / dl -, da dies dazu führen kann, dass Ihr Körper zusätzliche Glukose in Ihren Blutkreislauf schüttet, was wiederum zu einem gefährlich hohen Blutzucker (Hyperglykämie) führen kann, der dazu führt diabetische Ketoazidose (DKA), ein Zustand, der zu einem Koma führen kann.
Klingt kompliziert? Es ist. Aber trotz dieser Warnungen ist Bewegung immer noch dein Freund!
Wir können nicht genug betonen, wie wichtig es ist, körperlich aktiv zu sein. Regelmäßige Bewegung reduziert nicht nur die Insulinresistenz und verbessert die Blutzuckerkontrolle, sondern lindert auch Verspannungen und Angstzustände. verbessert den Schlaf; gibt Ihnen mehr Energie und ein Gefühl des Wohlbefindens; und verbessert sogar Ihr Sexualleben nach klinischen Studien. Weitere Informationen finden Sie in einer globalen Initiative namens Exercise is Medicine.
Symptome von hohem und niedrigem Blutzucker
"Hoher Blutzucker" (hyperGlykämie) ist definiert als über 130 mg / dl vor dem Essen und über 180 mg / dl nach den Mahlzeiten. Bei Menschen mit Diabetes kann das Erreichen von 180 mg / dl ein häufiges Ereignis sein, aber alles, was dauerhaft über 200 mg / dl liegt, sollte Alarm auslösen - oder zumindest sofortige Maßnahmen wie zusätzliches Insulin oder körperliche Aktivität, um den Spiegel zu senken.
Die Symptome eines hohen Blutzuckers sind reizbar, kopfschmerzhaft, müde, hungrig oder übel. Wenn der Blutzuckerspiegel über 400 mg / dl ansteigt, suchen Sie sofort eine Behandlung auf, da Sie, wie bereits erwähnt, möglicherweise auf DKA zusteuern.
"Niedriger Blutzucker" (HypoGlykämie) wird im Allgemeinen als 70 mg / dl oder weniger angesehen. Zu den Symptomen gehört, dass Sie sich nervös, schwindelig, wackelig, schwach und / oder heiß und verschwitzt fühlen. Sie können auch prickelnde Haut, Schlafstörungen und schlechte Träume erleben.
Beachten Sie, dass ein niedriger Blutzucker eher bedrohlich als hoch ist. Wenn Sie nicht sofort mit Zucker (schnell wirkende Kohlenhydrate) behandelt werden, werden Sie wahrscheinlich ohnmächtig oder haben einen Anfall. Wenn Sie an Diabetes leiden, ist es ratsam, jederzeit Notfallzucker mitzunehmen. Dies kann Glukosetabletten oder Gele umfassen, die speziell zur Behandlung von Hypoglykämie hergestellt wurden.
Hämoglobin A1C versus „Zeit in Reichweite“
Der „Goldstandard“ -Labortest zur Blutzuckerkontrolle wird als Hämoglobin A1C bezeichnet. Es wird normalerweise in einer Klinik oder einem Krankenhauslabor durchgeführt, obwohl für einen genauen Test nur ein großer Blutstropfen benötigt wird. Es erzeugt in den letzten 3 Monaten ein durchschnittliches Maß an Blutzuckerkontrolle, ausgedrückt als Prozentsatz.
Die ADA empfiehlt einen A1C-Wert von weniger als 7 Prozent, um den BG-Werten von Nicht-Diabetikern zu entsprechen.
Für viele Menschen mit Diabetes ist es ein ständiger Kampf, das A1C-Niveau zu erreichen. Es ist besonders frustrierend, da Ihr A1C-Ergebnis von jedem verwendet wird, von Ihrem Arzt über Ihre Versicherungsgesellschaft bis hin zu Freunden und Familie, um zu beurteilen, wie gut Sie mit Ihrem Diabetes-Management umgehen.
In letzter Zeit gab es eine Gegenreaktion gegen eine Überbetonung des A1C, da dies weder Ihre tägliche Glukosekontrolle noch Ihr Wohlbefinden in irgendeiner Weise widerspiegelt.
Denken Sie daran, dass der A1C als Durchschnitt oder Mittelpunkt aller Ihrer Glukosewerte in den letzten 3 Monaten berechnet wird. Es ist möglich, ein „perfektes“ A1C-Ergebnis von 6,5 Prozent zu erzielen, das in Wirklichkeit nichts anderes als ein Mittelpunkt zwischen mehreren Wochen schwerer Hochs und Tiefs ist. Nicht gut.
Wenn Ihr A1C jedoch mit beispielsweise 7,2 Prozent leicht erhöht ist und Sie nicht häufig niedrige Blutzuckerwerte hatten, bedeutet dies, dass alle Ihre Werte in den letzten 3 Monaten ziemlich gut waren. Dies liegt daran, dass Ihr A1C auch viel höher wäre, wenn Sie häufige Höhen erreichen würden.
Kliniker, Forscher und Anwälte haben in den letzten Jahren viel Wert auf „Time in Range“ und nicht auf A1C gelegt. Dies zeigt, wie viele Stunden pro Tag im idealen Blutzuckerbereich von etwa 70 bis 180 mg / dl verbracht werden, was für Menschen, die mit Diabetes im Alltag navigieren, VIEL aussagekräftiger ist.
Was ist Nüchternblutzucker?
"Nüchterner Blutzucker" ist ein Begriff, der sich sowohl auf Ihren Blutzuckerspiegel beim Aufwachen am Morgen als auch auf einen Labortest Ihres Glukosespiegels bezieht, nachdem Sie 8 Stunden lang nicht gegessen haben.
Richtig, für einen nüchternen Blutzuckertest können Sie 8 Stunden zuvor nur Wasser essen oder trinken. Die meisten Menschen planen diese Tests als erstes am Morgen, damit sie tagsüber nicht hungern müssen.
Bei Menschen, die bereits an Diabetes leiden, kann diese Zahl verwendet werden, um die Blutzuckerkontrolle über Nacht zu messen. Es wird jedoch am häufigsten verwendet, wenn der Verdacht auf Diabetes besteht, wie in:
- Ein Nüchtern-Blutzuckerspiegel von 100 bis 125 mg / dl weist auf Prädiabetes hin
- Ein Nüchtern-Blutzuckerspiegel von 126 mg / dl oder höher bedeutet eine Diabetesdiagnose
Testen mit Fingerstick-Glukosemonitoren
Als Glukosemessgeräte zu Hause in den 1980er Jahren zum Mainstream wurden, revolutionierten sie die Diabetesversorgung. Zuvor hatten alle Menschen einen Urintest durchgeführt, der 24 Stunden oder länger dauerte, um Ergebnisse zu erzielen. Jetzt konnten die Leute tatsächlich genau im Moment ihren eigenen Blutzuckerspiegel kennen!
Heutzutage werden diese Blutzuckermessgeräte immer hochtechnologischer, mit drahtlosen Bluetooth-Verbindungen zu Smartphone-Apps und der Möglichkeit, die gesammelten Daten zu verarbeiten und Feedback zu geben.
Mit oder ohne diese Schnickschnack bleibt ein Blutzuckermessgerät das wesentliche Instrument zur Behandlung von Diabetes. Die meisten Patienten erhalten bei der Diagnose ein billiges oder kostenloses Basismessgerät von ihrem Arzt. Die Teststreifen kosten sie im Laufe der Zeit Geld.
Fazit: Wenn Sie an Diabetes leiden, müssen Sie regelmäßig testen. Wenn Sie an Typ-2-Diabetes leiden und kein Insulin einnehmen, kann es ausreichend sein, jeden Morgen und Abend und dann regelmäßig vor und nach den Mahlzeiten zu testen, wie bestimmte Lebensmittel Ihren Blutzuckerspiegel beeinflussen.
Wenn Sie Insulin einnehmen, müssen Sie viel häufiger testen, um sicher und gesund zu bleiben. Testen Sie morgens, vor dem Schlafengehen, vor und nach den Mahlzeiten, vor und nach (und manchmal während) des Trainings und JEDERZEIT, ob Sie sich ein bisschen benommen oder „aus“ fühlen.
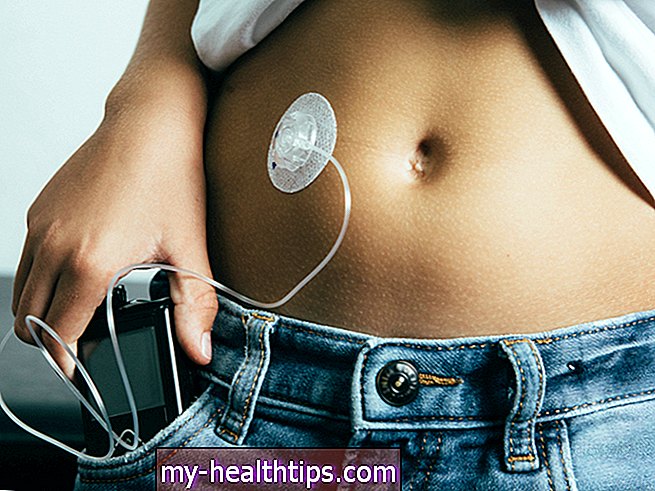
Continuous Glucose Monitoring (CGM) verändert das Spiel!
Der erste kontinuierliche Glukosemonitor (CGM) kam 2007 auf den Markt und hat das Spiel für alle, die den ganzen Tag über häufig testen müssen, grundlegend verändert. Es ist besonders lebensrettend für diejenigen, die unter „Hypoglykämie-Unwissenheit“ leiden, was bedeutet, dass sie die natürlichen Symptome eines sinkenden Blutzuckers nicht mehr spüren. Es ist revolutionär, einen Sensor tragen zu können, der konstante Messwerte und Alarme liefert, wenn Sie sich außerhalb der Reichweite befinden!

CGM bietet jetzt die „24-Stunden-Filmversion“ Ihrer Blutzuckerwerte im Vergleich zur „Schnappschuss-Fotoversion“, die wir von herkömmlichen Fingerstick-Messgeräten erhalten.
Derzeit sind drei CGMs auf dem Markt: eines von Dexcom, eines von Medtronic und eine etwas andere Sorte namens Abbott FreeStyle Libre. Alle drei enthalten einen kleinen Sensor, der mit einem Klebstoff an Ihrer Haut befestigt ist und mit einer winzigen Nadel, einer Kanüle, in die Haut eindringt. Diese Sensoren enthalten eine Elektrode, mit deren Hilfe Sie Ihren Glukosespiegel aus der „interstitiellen Flüssigkeit“ zwischen den Gewebezellen messen können und nicht wie aus einem Fingerstick-Messgerät direkt aus Ihrem Blut.
Ihre BG-Ergebnisse werden an einen Handheld-Empfänger oder zunehmend an eine Smartphone-App übertragen, in der Sie auch Einstellungen und Alarme verwalten können. Weitere Informationen zu CGM-Systemen und zur Auswahl finden Sie in diesem Handbuch.
Beachten Sie, dass die größte Herausforderung bei CGM darin besteht, Versicherungsschutz für dieses teure Gerät zu erhalten, was die D-Community seit einem Jahrzehnt stark befürwortet.
Blutzuckerprotokolle und Datenströme
Traditionell wurden alle Diabetes-Patienten aufgefordert, ihre BG-Testergebnisse in schriftlichen Logbüchern festzuhalten. Glücklicherweise speichern heute sowohl Fingerstick-Messgeräte als auch CGM-Geräte diese Daten zur einfachen Überprüfung.
Was tun mit all diesen Daten? Das unmittelbare Ergebnis kann Ihnen natürlich bei der Entscheidung helfen, was als nächstes zu tun ist: Benötigen Sie Nahrung, um Ihren Blutzucker zu erziehen? Oder brauchen Sie mehr Insulin, um es zu senken? Darüber hinaus gibt es eine Reihe von Protokollierungstools und Apps, mit denen Sie die aggregierten Daten analysieren, Trends erkennen und Problembereiche erkennen können. Spitzt Ihr Blutzucker beispielsweise am frühen Morgen regelmäßig zu, was als Dawn-Phänomen bezeichnet wird? In diesem Handbuch finden Sie 5 einfache Möglichkeiten, um tatsächlich aus Ihren Diabetesdaten zu lernen.
Während der Druck, Ihre Daten zu überprüfen, eines der größten Probleme beim Leben mit Diabetes sein kann, ist es wirklich wichtig zu sehen, wie sich Ihre Zahlen über Tage und Wochen ändern. Dies hilft Ihnen und Ihrem Arzt, Trends zu erkennen, wie zum Beispiel: „Warum bin ich donnerstags immer zu hoch?“ oder "Ich scheine nach dem Frühstück regelmäßig zur Neige zu gehen." Dies kann Ihnen helfen, Änderungen in Ihrer Routine vorzunehmen, um die Blutzuckerkontrolle zu verbessern.
Das Besondere an diesen Daten ist, dass Ihre BG-Zahlen allein nur so viel aussagen können - ob Sie hoch oder niedrig waren. Dies ist kein vollständiges Bild ohne Informationen zu den eingenommenen Medikamenten, dem Essen und der Übung, die Sie gemacht haben. (Diese drei großen Faktoren.)
Mit anderen Worten, Sie müssen idealerweise die Anzahl der Kohlenhydrate protokollieren, die Sie pro Mahlzeit gegessen haben, und sich neben Ihren Blutzuckerdaten Notizen zu Bewegung und Dosierung machen - zumindest für kurze Zeiträume, um Erkenntnisse zu gewinnen. Hier sind die Technologie-Tools wirklich hilfreich. Neue Smartphone-Apps machen es wirklich einfach, all diese Faktoren aufzuzeichnen. Einige beliebte Apps, die Sie kennen sollten, sind mySugr und Glooko sowie die verbundenen Messgeräte Livongo und One Drop. Wenn Sie ein CGM verwenden, werden Ihre BG-Daten automatisch aufgezeichnet, und Sie können in der Begleit-App des Geräts Notizen zu Essen und Bewegung hinzufügen.
Der Blutzucker-Balanceakt
Wenn es bis jetzt nicht offensichtlich ist, ist das BG-Management ein großer Balanceakt. Es geht darum, so weit wie möglich in Reichweite zu bleiben (diese „herrliche Mitte“). Dies erfordert, dass Sie sich ständig Ihrer Nahrungsaufnahme und der Einnahme von Medikamenten sowie der körperlichen Aktivität bewusst sind.
Im Gegensatz zu Menschen mit gesunden Bauchspeicheldrüsen kann die Entscheidung, ein zuckerhaltiges Dessert zu essen oder die Treppe anstelle des Aufzugs zu nehmen, sowohl unmittelbare als auch langfristige Auswirkungen auf unsere Gesundheit haben.
Um es noch einmal zu wiederholen, es gibt VIELE Faktoren, die sich auf Ihren Blutzuckerspiegel auswirken - und manchmal fühlt es sich sogar so an, als würde die Richtung, in die der Wind weht, eine Rolle spielen! Das liegt daran, dass das BG-Management keine exakte Wissenschaft ist. Jeder Tag bringt neue Herausforderungen mit sich, und oft führt die Strategie, die Sie gestern oder letzte Woche angewendet haben, nicht zu denselben Ergebnissen.
Daher ist es eines der wichtigsten Dinge, die Sie über das BG-Management wissen sollten, sich nicht selbst zu verprügeln!
Ja, Sie müssen die Arbeit erledigen, aber es ist unbedingt erforderlich, nicht jeden Glukosetest als eine Art Bestanden / Nicht Bestanden-Prüfung anzusehen. (Sie überprüfen nur, nicht "testen"). Sei nicht schuldbewusst. Stecken Sie einfach Ihre täglichen Bemühungen weiter ein.
Zögern Sie nicht, Ihren Freunden, Ihrer Familie und insbesondere Ihrem Arzt zu sagen, dass wir das gesagt haben!

Amy Tenderich ist die Gründerin und Herausgeberin von DiabetesMine, einer Nachrichten- und Interessenvertretung, die sie nach ihrer eigenen Diagnose mit Typ-1-Diabetes im Jahr 2003 gestartet hat. Sie ist Mitautorin von „Know Your Numbers, Outlive Your Diabetes“ und landesweit bekannt geworden Patientenanwalt, Redner, Forscher und Berater. Wenn sie nicht arbeitet, verbringt sie gerne Zeit mit ihren drei Töchtern und wandert in der Natur in der San Francisco Bay Area.