- Die Pläne von Original Medicare und Medicare Advantage decken beide Tests für das neue Coronavirus ab.
- Medicare Teil A deckt 100 Prozent der COVID-19-Krankenhausaufenthalte für bis zu 60 Tage ab.
- Medicare Teil B umfasst kostenlose offizielle Tests sowie bestimmte Medikamente und Geräte, die für die COVID-19-Behandlung verwendet werden.
- Medicare hat auch seine Test- und Telemedizinabdeckung auf Personen in Pflegeheimen ausgeweitet.
Im März 2020 erklärte die Weltgesundheitsorganisation (WHO) einen Pandemie-Ausbruch von COVID-19, der durch das neue Coronavirus (SARS-CoV-2) verursachten Krankheit. Bis heute gibt es laut Johns Hopkins University weltweit mehr als 88.000.000 bestätigte COVID-19-Fälle.
Sie fragen sich möglicherweise, ob Ihr Medicare-Plan das Testen auf das neue Coronavirus abdeckt. Die gute Nachricht ist, dass Sie für Coronavirus-Tests abgesichert sind, wenn Sie bei Medicare angemeldet sind.
In diesem Artikel werden die Coronavirus-Test- und Behandlungsoptionen vorgestellt, die Medicare-Begünstigten zur Verfügung stehen.
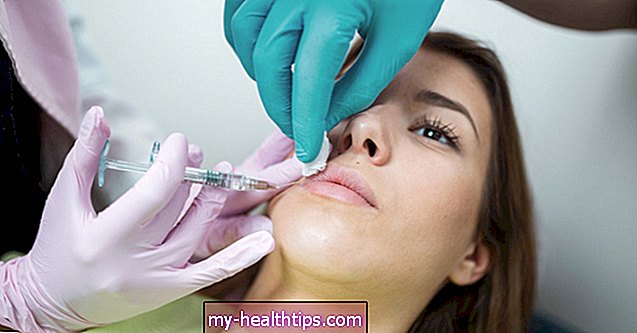
Deckt Medicare den Coronavirus-Antikörpertest ab?
Sowohl die ursprünglichen Pläne von Medicare als auch von Medicare Advantage decken alle Tests für das neue Coronavirus ab, die am oder nach dem 4. Februar 2020 durchgeführt wurden, gemäß den Centers for Medicare & Medicaid Services (CMS).
Dies schließt den Coronavirus-Antikörpertest ein.
Ursprüngliche Medicare-Begünstigte sind für Tests gemäß Medicare Teil B versichert. Der Test ist zu 100 Prozent ohne Auslagen gedeckt, wenn er von einem Arzt oder einem anderen Gesundheitsdienstleister bestellt wurde.
Medicare Advantage-Begünstigte (Teil C) sind im Rahmen ihrer Medicare Part B-Leistungen auch für kostenlose Tests versichert.
Der Coronavirus-Antikörpertest misst Proteine, die sich in Ihrem Blut bilden, wenn Sie eine Coronavirus-Infektion hatten. Diese Proteine, auch Antikörper genannt, können zeigen, ob Sie in der Vergangenheit COVID-19 hatten.
Nach Angaben der Zentren für die Kontrolle und Prävention von Krankheiten (CDC) kann es bis zu 3 Wochen dauern, bis sich nach einer Infektion Antikörper gebildet haben.
Während eines Antikörpertests entnimmt Ihr Arzt eine Blutprobe, indem Sie entweder mit dem Finger stechen oder eine größere Probe aus einer Vene in Ihrem Arm entnehmen. Die Probe wird zum Testen an ein Labor geschickt.
Es kann einige Tage dauern, bis Sie Ihre Ergebnisse erhalten.
Deckt Medicare Coronavirus-Tests ab, wenn Sie sich in einem Pflegeheim befinden?
Wenn Sie sich derzeit in einem Pflegeheim befinden oder im Rahmen Ihrer Medicare-Teil-A-Deckung eine häusliche Gesundheitsversorgung erhalten, sind Sie gemäß Medicare-Teil B für Coronavirus-Tests kostenlos abgesichert.
Personen, die Medicare Advantage haben und sich in einem Pflegeheim befinden oder eine häusliche Gesundheitsversorgung erhalten, sind ebenfalls unter Medicare Teil B versichert.
Am 15. April 2020 kündigte das CMS an, die Medicare-Erstattungszahlungen für Labore, die Antigen-Tests verwenden, auf 100 US-Dollar zu verdoppeln. Die höheren Erstattungssätze erleichtern es den Labors, bei Bedarf große Personengruppen zu testen.
Diese Ankündigung erfolgte nur zwei Wochen, nachdem das CMS seine COVID-19-Testabdeckung auf diejenigen erweitert hatte, die Schwierigkeiten haben, das Haus zu verlassen, und auf Personen ohne Krankenhausaufenthalt.
Antigen-Tests wurden entwickelt, um in großen Populationen von Individuen schnell auf das neue Coronavirus zu testen. Sie sind besonders nützlich beim Nachweis von SARS-CoV-2 bei Menschen mit einer hohen Viruslast.
Antigen-Testergebnisse können verwendet werden, um Entscheidungen über die öffentliche Gesundheit zu informieren oder zu beschleunigen. Beispiele hierfür sind Maßnahmen für Pflegeheimeinrichtungen (wo eine frühzeitige Intervention erforderlich sein kann) oder berufliche Einstellungen.
Laut einer Ankündigung des CMS vom 15. Oktober 2020: Ab dem 1. Januar 2021 wird der Erstattungssatz von 100 USD nur an Labors gezahlt, die innerhalb von 2 Tagen Testergebnisse liefern können.
Labore, die mehr als 2 Tage benötigen, um Testergebnisse zu liefern, erhalten stattdessen 75 US-Dollar.
Was tun, wenn Sie positiv auf COVID-19 testen?Die CDC empfiehlt Folgendes für alle, die COVID-19 haben oder zu haben glauben:
- Bleib zuhause. Bei den meisten Menschen sind die COVID-19-Symptome mild und die Krankheit kann zu Hause behandelt werden.
- Vermeiden Sie es, nach draußen zu gehen. Gehen Sie nicht in öffentliche Bereiche oder nehmen Sie öffentliche Verkehrsmittel, es sei denn, Sie benötigen medizinische Notfallversorgung.
- Verwalten Sie Ihre Symptome. Bei Bedarf können Sie OTC-Medikamente (Over-the-Counter) zur Behandlung von Symptomen verwenden. Trinken Sie viel Wasser und ruhen Sie sich aus.
- Selbstisolierend. Wenn möglich, isolieren Sie sich in einem einzelnen Raum. Halten Sie sich von Familie und Haustieren fern, bis Sie sich erholt haben.
- Verwenden Sie eine Gesichtsmaske. Wenn Sie in der Nähe Ihrer Familie sein oder das Haus aus irgendeinem Grund verlassen müssen, tragen Sie eine Gesichtsmaske, um die Menschen in Ihrer Umgebung zu schützen.
- Suche medizinische Behandlung. Wenn Sie zu irgendeinem Zeitpunkt Atembeschwerden haben, suchen Sie sofort einen Arzt auf.
Deckt Medicare die Telegesundheit für COVID-19 ab?
Medicare-Begünstigte haben derzeit auch Zugang zu Medicare-Telemedizin-Diensten. Wenn Sie mit COVID-19 zu Hause isoliert sind, bietet Telemedizin über Ihr Telefon oder andere Geräte Zugriff auf Ihre Gesundheitsdienstleister.
Mit diesen interaktiven Terminen können Sie Ihre Symptome und Ihre Behandlung mit Ihrem Arzt besprechen, ohne die Einrichtung oder die Arztpraxis persönlich besuchen zu müssen.
Um die Telegesundheitsdienste von Medicare für COVID-19 nutzen zu können, müssen Sie bei Medicare Teil B oder einem Medicare Advantage-Plan registriert sein.
Auf die Telegesundheitsdienste von Medicare kann zugegriffen werden über:
- Ihr Haus
- ein Krankenhaus
- ein Pflegeheim
- eine Arztpraxis (Sie und Ihr Arzt werden an verschiedenen Orten innerhalb der Praxis untergebracht)
Beachten Sie, dass Sie weiterhin für die Zahlung Ihrer Medicare-Teil-B-Kosten wie Selbstbehalte und Copays für diese Dienste verantwortlich sind.
Deckt Medicare mich ab, wenn ich das neue Coronavirus bekomme?
Wenn Sie bei Medicare angemeldet sind, ist Ihre Pflege für das neue Coronavirus oder COVID-19 abgedeckt. Es enthält:
- Arzttermine
- Telemedizin-Termine
- Verschreibungen für Medikamente zur Behandlung von COVID-19
- Krankenhausaufenthalte zur Behandlung im Zusammenhang mit COVID-19
Wenn Sie COVID-19 haben, decken die Teile von Medicare jeweils einen Teil Ihrer Pflege ab:
- Medicare Teil A. Medicare Teil A umfasst Krankenhausaufenthalte, Pflegeeinrichtungen und Hospizpflege. Wenn Sie zur Pflege von COVID-19 in eine dieser Einrichtungen aufgenommen werden, werden diese Leistungen von Teil A bezahlt. Alle Medikamente, die Sie in diesen Einrichtungen erhalten, werden ebenfalls von Teil A abgedeckt.
- Medicare Teil B. Medicare Teil B umfasst ambulante Behandlungen wie Arzttermine, Telecare und Coronavirus-Tests. Medikamente, die vom Arzt verabreicht werden, oder Infusionsmedikamente werden ebenfalls von Teil B abgedeckt. Teil B behandelt auch alle verfügbaren Impfstoffe.
- Medicare Teil C (Vorteil). Medicare Advantage kombiniert die Leistungen von Original Medicare. Wenn Sie über Medicare Advantage verfügen, werden die gleichen Leistungen wie in Teil A und B erbracht. Wenn Sie eine verschreibungspflichtige Versicherung haben, werden auch Ihre Medikamente abgedeckt.
- Medicare Teil D. Medicare Teil D ist verschreibungspflichtig und steht allen Medicare-Empfängern zur Verfügung, die es kaufen. Alle ambulanten Medikamente zur Behandlung von COVID-19 werden von Teil D abgedeckt.
- Medigap (Zusatzversicherung). Medigap hilft bei der Deckung von Auslagenkosten, die nicht in Original Medicare enthalten sind. Wenn Sie eine Medigap-Police haben, können die mit Ihrer COVID-19-Behandlung und -Pflege verbundenen Kosten aus eigener Tasche übernommen werden.
Welche COVID-19-Behandlung deckt Medicare ab?
Remdesevir ist das einzige Medikament, das von der Food and Drug Administration (FDA) zur Behandlung von Menschen mit COVID-19 zugelassen wurde. Es handelt sich um ein intravenöses (IV) Infusionsmedikament, das Personen verabreicht wird, die im Krankenhaus sind.
Die FDA hat Notfallgenehmigungen (EUAs) für andere Medikamente erteilt. EUAs erlauben die Verwendung von Produkten ohne FDA-Zulassung, wenn es keine geeigneten, von der FDA zugelassenen Alternativen gibt.
Zu den Medikamenten, die EUAs erhalten haben, gehören:
- Bamlanivimab
- Casirivimab und Imdevimab, die zusammen verabreicht werden müssen
Wie Remdesevir werden auch diese speziellen Medikamente durch intravenöse Infusion verabreicht. Sie werden jedoch ambulant behandelt und sind für Menschen mit leichten bis mittelschweren Erkrankungen und einem hohen Risiko für ein Fortschreiten der Erkrankung gedacht.
Das Ziel von Bamlanivimab und Casirivimab-Imdevimab ist es, einen Krankenhausaufenthalt zu verhindern. Diese Medikamente müssen von einem Gesundheitsdienstleister in einem ambulanten Krankenhaus oder einem Infusionszentrum verabreicht werden. Gesundheitsdienstleister sollten Personen auch unmittelbar nach der Gabe dieser Medikamente überwachen.
Alle COVID-19-Medikamente, die die FDA-Zulassung oder eine EUA erhalten haben, sind von Medicare abgedeckt.
Leichte Fälle können im Allgemeinen zu Hause mit viel Ruhe und Flüssigkeitszufuhr behandelt werden. In einigen Fällen kann COVID-19 jedoch schwerwiegend werden und einen Krankenhausaufenthalt erfordern.
Krankenhausaufenthalte im Zusammenhang mit COVID-19 fallen unter Medicare Teil A.
Abgesehen von Ihrem Teil-A-Selbstbehalt sind Sie in den ersten 60 Tagen zu 100 Prozent für Ihre stationären Krankenhauskosten versichert. Danach schulden Sie je nach Dauer Ihres Aufenthalts einen Mitversicherungsbetrag von 371 USD oder mehr.
Wenn Sie wegen COVID-19 ins Krankenhaus eingeliefert wurden, benötigen Sie möglicherweise Behandlungen wie:
- intravenöse (IV) Flüssigkeiten
- Sauerstoff Therapie
- fiebersenkende Medikamente
- antivirale Medikamente
- Atemtherapie, wie ein Beatmungsgerät
Alle Medikamente, die Sie während des Krankenhausaufenthaltes benötigen, wie z. B. Remdesevir, fallen unter Medicare Teil A. Alle Geräte, die Sie möglicherweise benötigen, wie z. B. ein Beatmungsgerät, fallen unter Medicare Teil B und gelten als dauerhafte medizinische Geräte.
Welche zusätzlichen Möglichkeiten bietet Medicare, um mit dem neuen Coronavirus zu helfen?
Als Reaktion auf die Coronavirus-Pandemie hat Medicare Maßnahmen eingeführt, um Sie zu schützen und sicherzustellen, dass zusätzliche Gesundheitsversorgung verfügbar ist. Diese schließen ein:
- Lockerung der Regeln, nach denen Medicare Advantage-Pläne und Pläne für verschreibungspflichtige Medikamente erforderlich sind, um eine vorherige Genehmigung für die erforderlichen Medikamente zu erhalten
- Ermöglichen, dass Gesundheitseinrichtungen, die normalerweise nicht von Medicare abgedeckt werden, Medicare-Empfänger mit COVID-19 versorgen
- Dies erleichtert Menschen mit COVID-19 die Versorgung in qualifizierten Pflegeeinrichtungen
- Bereitstellung weiterer Informationen für Pflegeheime und andere Gesundheitseinrichtungen zur Beantwortung von Fragen zu Coronavirus und COVID-19
- Erstellen neuer Codes, um die Abrechnung von Medicare-Diensten für Coronavirus und COVID-19 zu vereinfachen
- Mobilisierung eines nationalen Netzwerks von Organisationen zur Konzentration auf Infektionskontrolle und -prävention, Missbrauch und Vernachlässigung in Pflegeheimen und Krankenhäusern
Das Endergebnis
- Medicare-Begünstigte sind für das Testen des neuen Coronavirus im Rahmen aller ursprünglichen Medicare- und Medicare Advantage-Pläne durch Medicare Part B versichert.
- Medicare hat auch seine Testabdeckung erweitert, um mehr Begünstigte in Pflegeheimen einzubeziehen.
- Medicare bietet Telemedizin-Termine für alle an, die zu Hause eine Behandlung für COVID-19 suchen.
- Wenn Sie wegen COVID-19 ins Krankenhaus eingeliefert werden, sind Ihre Behandlungen sowohl unter Medicare Teil A als auch unter Medicare Teil B abgedeckt.













.jpg)












